H ΙTP είναι μια αιματολογική διαταραχή με κύριο χαρακτηριστικό της το ότι το αίμα του ασθενούς δεν πήζει όπως θα έπρεπε λόγω χαμηλού αριθμού αιμοπεταλίων. Η ελτρομβοπάγη ανήκει σε μια κατηγορία φαρμάκων που ονομάζονται αγωνιστές υποδοχέων της θρομβοποιητίνης και χρησιμοποιείται για να βοηθήσει την –ζητούμενη στην εν λόγω ασθένεια- αύξηση των αιμοπεταλίων στο αίμα
«Για τις οικογένειες και τους παρόχους φροντίδας των παιδιών που επηρεάζονται από μια σπάνια νόσο, το να έχουν μια νέα θεραπευτική επιλογή μπορεί να αλλάξει την προσέγγιση διαχείρισης της νόσου», ανέφερε ο Alessandro Riva, MD, Global Head, Novartis Oncology Development and Medical Affairs.
Η ITP είναι μια σπάνια αιματολογική διαταραχή που επηρεάζει σχεδόν πέντε ανά 100.000 παιδιά κάθε χρόνο και χαρακτηρίζεται από χαμηλό αριθμό αιμοπεταλίων. Καθώς οι ασθενείς με ITP έχουν χαμηλό αριθμό αιμοπεταλίων, μπορεί να μελανιάζουν πιο εύκολα και να παρουσιάσουν αιμορραγία που είναι δύσκολο να σταματήσει. Η χρόνια ITP, που ορίζεται ως εμμένουσα νόσος όταν διαρκεί για περισσότερο από 12 μήνες από τη διάγνωση, παρατηρείται σε 13–36% των παιδιών με ITP. Ένας μικρός αριθμός παιδιατρικών ασθενών με χρόνια ITP μπορεί να βρίσκεται σε κίνδυνο σημαντικής αιμορραγίας. Ο στόχος της θεραπείας στη χρόνια ITP στα παιδιά είναι να διατηρηθεί ένας ασφαλής αριθμός αιμοπεταλίων που να μειώνει τον κίνδυνο αιμορραγίας.
Σχετικά με την αυτοάνοση θρομβοπενική προφύρα και τις εξελίξεις σχετικά με την θεραπεία της νόσου, ρωτήσαμε τον Αλέξανδρο Μάκη, Επίκουρο Καθηγητή Παιδιατρικής/ Παιδοαιματολογίας στο Ιατρικό Τμήμα της Σχολής Επιστημών Υγείας του Πανεπιστημίου Ιωαννίνων.
Τι είναι η αυτοάνοση θρομβοπενική πορφύρα;
Η αυτοάνοση θρομβοπενική πορφύρα ή άνοση θρομβοπενία σύμφωνα με τον πιο πρόσφατο ορισμό (Immune ThrombocytoPenια: ITP) είναι μία αιματολογική ασθένεια κατά την οποία το ανοσοποιητικό σύστημα του οργανισμού έχει απορρυθμιστεί και παράγει αντισώματα εναντίον των αιμοπεταλίων. Τα αιμοπετάλια είναι κύτταρα του αίματος που παράγονται στο μυελό των οστών από τα μεγακαρυοκύτταρα με τη δράση της ορμόνης που λέγεται θρομβοποιητίνη και είναι υπεύθυνα για τη φυσιολογική πήξη του αίματος και το σταμάτημα της αιμορραγίας. Το αποτέλεσμα της προσκόλλησης αντισωμάτων στα αιμοπετάλια είναι η καταστροφή των αιμοπεταλίων στο όργανο που λέγεται σπλήνας και η σημαντική μείωση του αριθμού τους στο αίμα. Τα ίδια αντισώματα προσκολλώνται και στα μεγακαρυοκύτταρα του μυελού των οστών και εμποδίζουν έτσι την παραγωγή των αιμοπεταλίων. Η μειωμένος αριθμός των αιμοπεταλίων στην κυκλοφορία του αίματος λέγεται θρομβοπενία. Λόγω της θρομβοπενίας το παιδί έχει κίνδυνο για αιμορραγία.
Στα μικρά παιδιά, συνήθως προηγείται 2-4 εβδομάδες νωρίτερα κάποια ιογενής λοίμωξη του αναπνευστικού ή του πεπτικού συστήματος. Στις υπόλοιπες όμως, ηλικιακές ομάδες η αιτία της ανοσολογικής απορρύθμισης που οδηγεί στην ITP παραμένει άγνωστη.
Η διάγνωση της νόσου γίνεται εξ αποκλεισμού, δηλαδή αφού ο γιατρός αποκλείσει άλλες ασθένειες που εκδηλώνονται με χαμηλό αριθμό αιμοπεταλίων.
Πόσο συχνά απαντάται;
Η ITP είναι ένα σπάνιο νόσημα στα παιδιά. Κάθε έτος μπορεί να διαπιστωθούν 4-10 νέες περιπτώσεις σε 100.000 παιδιά του γενικού πληθυσμού, που εμφανίζουν συμπτώματα και χρειάζονται νοσηλεία σε νοσοκομείο.
Ποιες ηλικίες προσβάλλει;
Η ΙΤΡ στα παιδιά εμφανίζεται συχνότερα μεταξύ 2-7 ετών, χωρίς διάκριση ανάμεσα στα δύο φύλα. Στην εφηβική, όμως, ηλικία είναι συχνότερη στα κορίτσια.
Ποια συμπτώματα εμφανίζουν οι ασθενείς;
Φυσιολογικά, έχουμε από 150.000 έως 450.000 αιμοπετάλια ανά κυβικό χιλιοστό (mm3) κυκλοφορούντος αίματος. Στην ΙΤΡ τα αιμοπετάλια είναι κάτω από 100.000/mm3. Όσο πιο χαμηλός είναι ο αριθμός των αιμοπεταλίων τόσο πιο εύκολα εκδηλώνονται αιμορραγίες και σε πιο σοβαρό βαθμό. Ο μέγιστος κίνδυνος εμφανίζεται όταν ο αριθμός πέσει κάτω από 10.000/mm3.
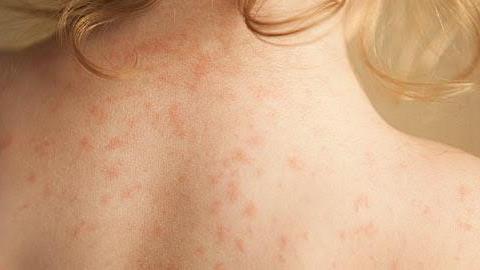
Οι αιμορραγικές εκδηλώσεις είναι συνήθως από το δέρμα και τους βλεννογόνους. Στο δέρμα οι αιμορραγίες μπορεί να είναι μικρές και στικτές (πετέχειες), λίγο μεγαλύτερες (πορφύρα) αλλά και πιο μεγάλες (εκχυμώσεις, μελανιές). Οι βλεννογόνοι που μπορεί να αιμορραγήσουν είναι συνήθως της μύτης (ρινορραγία) του στόματος και των ούλων (ουλορραγία). Στα κορίτσια εφηβική ηλικίας μπορεί να εμφανιστεί μηνορραγία, δηλαδή σοβαρή απώλεια αίματος κατά την έμμηνο ρύση. Οι αιμορραγίες από τους βλεννογόνους του ουροποιητικού (αιματουρία) και του γαστρεντερικού συστήματος (αιμορραγία στομάχου, εντέρου) εμφανίζονται σπανιότερα. Οι αιμορραγίες σε εσωτερικές δομές (κρανίο, θώρακας, κοιλιά) είναι πολύ σπάνιες, διότι τα αιμοπετάλια, παρά τον χαμηλό αριθμό τους, διατηρούν τη λειτουργική τους ικανότητα. Παρόλο που είναι σπάνιες, οι εσωτερικές αιμορραγίες αποτελούν ένα σοβαρότατο κίνδυνο κατά την πορεία της νόσου.
Ποια θεραπεία ακολουθείται και πόσο αποτελεσματική είναι;
Σε αντίθεση με τους ενήλικες, στους οποίους η ΙΤΡ είναι ένα χρόνιο και ανθεκτικό νόσημα και συνήθως χρειάζεται θεραπεία, στην παιδική ηλικία ένα σημαντικό ποσοστό των παιδιών αναρρώνει σύντομα χωρίς θεραπεία ή με την ελάχιστη δυνατή αγωγή. Επιδημιολογικές μελέτες έχουν δείξει ότι τα μισά παιδιά με ΙΤΡ θα έχουν πλήρως αναρρώσει σε χρονικό διάστημα τριών μηνών από την έναρξη της νόσου, ενώ μόνο σε ένα ποσοστό 10-20 % το νόσημα θα γίνει χρόνιο με διάρκεια πάνω από ένα έτος.
Επειδή, λοιπόν, στα παιδιά η ΙΤΡ είναι συνήθως ένα οξύ και αυτοϊώμενο νόσημα, φαρμακευτική αγωγή χορηγείται μόνο όταν ο αριθμός των αιμοπεταλίων είναι πολύ χαμηλός ή όταν εμφανίζονται πολλές και σοβαρές αιμορραγικές εκδηλώσεις. Σε αυτές τις περιπτώσεις χορηγούνται φάρμακα που εμποδίζουν την παραγωγή ή τη δράση των αντιαιμοπεταλιακών αντισωμάτων. Τα φάρμακα αυτά είναι η ενδοφλέβια γ-σφαιρίνη και η κορτιζόνη, μόνα τους ή σε συνδυασμό. Λόγω των παρενεργειών τους, χορηγούνται για σύντομο χρονικό διάστημα μέχρι να διαπιστωθεί άνοδος των αιμοπεταλίων. Στην πλειοψηφία των περιπτώσεων, η αρχική αυτή αγωγή είναι αποτελεσματική και επαναλαμβάνεται όταν χρειαστεί μέχρι να διαπιστωθεί η ύφεση της νόσου.
Υπάρχουν εξελίξεις σχετικά με τη θεραπεία της νόσου;
Όταν, παρά τις επανειλημμένες χορηγήσεις των φαρμάκων πρώτης γραμμής (ενδοφλέβια γ-σφαιρίνη ή/και κορτιζόνη), το νόσημα γίνεται ανθεκτικό και χρόνιο με διάρκεια πάνω 12 μήνες, τότε πρέπει να εφαρμοστούν άλλες θεραπείες.
Η χορήγηση rituximab, ενός φαρμάκου που εμποδίζει τον πολλαπλασιασμό των λεμφοκυττάρων που παράγουν τα αντισώματα, αποτελεί μία επιλογή που στις μισές περιπτώσεις είναι προσωρινά αποτελεσματική, αλλά δεν έχει πάρει ένδειξη από επίσημους οργανισμούς για χρήση στην ΙΤΡ. Φάρμακα που προκαλούν ανοσοκαταστολή μπορούν επίσης να χορηγηθούν, με αργή όμως ανταπόκριση και συχνές επιπλοκές.
Η σπληνεκτομή, η χειρουργική αφαίρεση του σπλήνα - του τόπου δηλαδή όπου γίνεται η καταστροφή των αιμοπεταλίων - αποτελεί μία επιλογή με σημαντικό κίνδυνο επιπλοκών και εφαρμόζεται μόνο σε λίγες εξαιρετικά σοβαρές περιπτώσεις.
Στους ενήλικες με ανθεκτική ITP, από το 2008 έχει εγκριθεί η χρήση δύο παραγόντων που αυξάνουν την παραγωγή των αιμοπεταλίων, του romiplostin που χορηγείται εβδομαδιαία με υποδόρια ένεση και του eltrombopag που λαμβάνεται καθημερινά από το στόμα. Τα φάρμακα αυτά λέγονται αγωνιστές των υποδοχέων της θρομβοποιητίνης, της ορμόνης που είναι υπεύθυνη για την ωρίμανση των αιμοπεταλίων στο μυελό των οστών. Έχουν δηλαδή δράση παρόμοια με τη θρομβοποιητίνη. Μία ή δύο εβδομάδες από την έναρξη της αγωγής διαπιστώνεται αύξηση των αιμοπεταλίων και διαρκεί όσο συνεχίζεται η χορήγηση του φαρμάκου. Πρόσφατες μελέτες σε παιδιά ηλικίας 1-17 ετών με χρόνια και ανθεκτική ΙΤΡ έχουν επιβεβαιώσει την αποτελεσματικότητα και την ασφάλεια του νέων αυτών φαρμάκων ως εναλλακτική αγωγή.
Από αυτά τα δύο φάρμακα, πρόσφατα έχει εγκριθεί από τον Οργανισμό Φαρμάκων και Τροφίμων (FDA) στις ΗΠΑ (Αύγουστος 2015) αλλά και από την Ευρωπαϊκή Ένωση (Απρίλιος 2016) η χρήση του eltrombopag σε παιδιά μεγαλύτερα του ενός έτους με χρόνια ΙΤΡ που δεν έχουν ανταποκριθεί στη χορήγηση φαρμάκων πρώτης γραμμής.
Τα νέα φάρμακα, οι αγωνιστές των υποδοχέων της θρομβοποιητίνης, αποτελούν ένα χρήσιμο όπλο στις δύσκολες περιπτώσεις που το παιδί πάσχει από χρόνια, ανθεκτική ΙΤΡ. Δίνουν σαφώς ελπίδα και αισιοδοξία στα παιδιά και στις οικογένειες τους διότι βελτιώνεται η ποιότητα ζωής. Όπως και με όλα τα φάρμακα που χορηγούνται σε χρόνια βάση, χρειάζεται καλή συνεργασία του παιδιού στη λήψη του φαρμάκου και στενή, προσεκτική παρακολούθηση από το γιατρό για τη μικρή πιθανότητα των επιπλοκών.